آرتروز پسوریازیس چیست و چه علائمی دارد؟

آرتروز پسوریازیس (Psoriatic Arthritis) نوعی آرتریت و یک بیماری التهابی مزمن است که با پسوریازیس پوستی همراه است و منجر به ایجاد لکههای قرمز و پوستهپوسته شدن پوست میشود، در برخی موارد، افراد مبتلا، به آرتروز پسوریازیس مبتلا میشوند که این وضعیت میتواند باعث درد، ورم و سفتی مفاصل شود. این بیماری نه تنها میتواند بر پوست تأثیر بگذارد بلکه ممکن است مفاصل و سایر بخشهای بدن را نیز درگیر کند.
فهرست محتوا
آرتروز پسوریازیس چیست؟
علائم آرتروز پسوریازیس میتواند بسیار متنوع باشد و معمولا شامل درد، تورم و سفتی مفاصل است. برخی از افراد ممکن است تجربه خستگی و کاهش توانایی حرکت داشته باشند. این علائم ممکن است در برخی موارد بسیار شدید باشند و به طور قابل توجهی بر کیفیت زندگی فرد تأثیر بگذارند. علائم معمول شامل موارد زیر است:
| علامت | توضیحات مختصر |
|---|---|
| درد و تورم مفاصل | درگیری انگشتان دست و پا، زانو، آرنج و ستون فقرات |
| خشکی صبحگاهی | سفتی و خشکی مفاصل در صبح که چند ساعت طول میکشد |
| تغییرات در ناخنها | ضخیم شدن، تغییر رنگ و جدا شدن از بستر ناخن |
| التهاب تاندونها و رباطها | درد در کف پا و تاندون آشیل (پشت مچ پا تا پاشنه) |
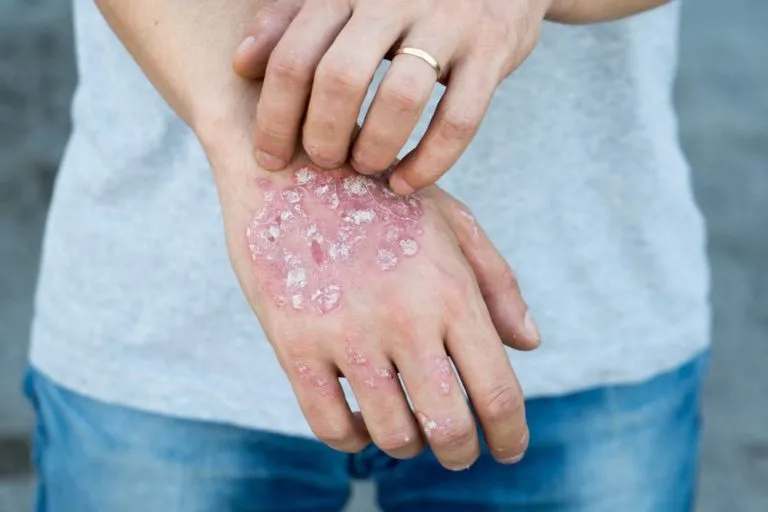
علل بروز آرتروز پسوریازیس
علت دقیق آرتروز پسوریازیس هنوز به طور کامل مشخص نشده است، اما ترکیبی از عوامل ژنتیکی و محیطی میتواند در بروز این بیماری نقش داشته باشد. اگر فردی دارای سابقه خانوادگی پسوریازیس یا آرتروز باشد، احتمال ابتلا به آرتروز پسوریازیس در او بیشتر است. علاوه بر این، برخی عوامل محیطی مانند عفونتها، استرس، و آسیبهای جسمی میتوانند باعث بروز یا تشدید این بیماری شوند.
تشخیص آرتروز پسوریازیس
تشخیص آرتروز پسوریازیس ممکن است پیچیده باشد زیرا علائم آن میتواند شبیه به سایر انواع آرتروز باشد. برای تشخیص دقیق، پزشک ابتدا ممکن است سابقه خانوادگی را بررسی کند، سپس علائم فیزیکی مانند تورم مفاصل، تغییرات در ناخنها و ضایعات پوستی، در ادامه آزمایشهای تصویربرداری از جمله اشعه ایکس و امآرآی و در نهایت برای رد سایر انواع آرتروز، آزمایش خون درخواست خواهد کرد.
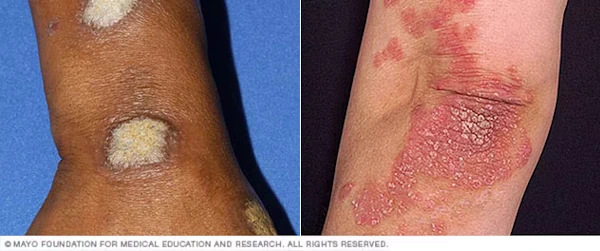
درمانهای موجود برای آرتروز پسوریازیس
درمان آرتروز پسوریازیس بستگی به شدت بیماری و علائم آن دارد. هدف اصلی درمان کاهش درد، بهبود عملکرد مفاصل و جلوگیری از آسیب بیشتر به مفاصل است. درمانها میتوانند شامل موارد زیر باشند:
| روش درمانی | فایده |
|---|---|
| داروهای ضدالتهابی غیراستروئیدی (NSAIDs) | کاهش درد و التهاب مفاصل |
| داروهای ضد روماتیسمی تعدیل کننده (DMARDs) | کند کردن پیشرفت بیماری و جلوگیری از آسیب بیشتر به مفاصل |
| مسکنها | تسکین سریع درد و کاهش التهاب شدید |
| فیزیوتراپی و تمرینات خاص | بهبود دامنه حرکتی مفاصل و کاهش درد |
| سلول درمانی | درمان نوین برای بازسازی بافتهای آسیب دیده |
سلول درمانی
سلول درمانی (Cell Therapy) یکی از روشهای پیشرفته در پزشکی است که از سلولهای بنیادی یا سایر انواع سلولها برای بازسازی یا ترمیم بافتهای آسیبدیده استفاده میکند. این روش میتواند شامل پیوند سلولهای بنیادی، استفاده از سلولهای مزانشیمی و یا سلولهای تولید شده در آزمایشگاه باشد. هدف اصلی از سلول درمانی، بازسازی و ترمیم بافتهای آسیبدیده و کاهش التهاب و تخریب ناشی از بیماریهای خودایمنی مانند آرتروز پسوریازیس است.

سلول درمانی و کمک به درمان آرتروز پسوریازیس
مراحل انجام سلول درمانی برای بیماران مبتلا به آرتروز پسوریازیس معمولاً شامل چند مرحله است، ابتدا در این مرحله، سلولهای بنیادی از منابع مختلف مانند مغز استخوان، چربی یا بند ناف استخراج میشوند، سپس سلولهای استخراج شده در شرایط آزمایشگاهی خاصی کشت داده میشوند تا به تعداد کافی تکثیر شوند و آماده تزریق به بدن بیمار شوند. در آخر سلولهای آماده شده به نواحی آسیبدیده مفاصل تزریق میشوند که این تزریقها میتوانند به کاهش التهاب و تحریک بازسازی بافتهای آسیبدیده کمک کنند.
مزایای سلول درمانی
سلولهای بنیادی مزانشیمی میتوانند به کاهش التهاب در مفاصل آسیبدیده کمک کنند و باعث بهبود علائم بیماری شوند.
این سلولها میتوانند بافتهای آسیبدیده را بازسازی کرده و بهبود عملکرد مفاصل را تسریع کنند. با استفاده از سلول درمانی، ممکن است نیاز به استفاده از داروهای شیمیایی کاهش یابد، که این امر میتواند به کاهش عوارض جانبی مرتبط با داروهای شیمیایی کمک کند.
همچنین با کاهش درد و التهاب و بهبود عملکرد مفاصل، بیماران میتوانند کیفیت زندگی بهتری داشته باشند و به فعالیتهای روزانه خود بازگردند.
چالشها و محدودیتهای سلول درمانی
اگرچه سلول درمانی به عنوان یک روش نوین و امیدبخش در درمان آرتروز پسوریازیس مطرح است، اما هنوز چالشها و محدودیتهایی وجود دارد که باید مورد توجه قرار گیرد.
سلول درمانی به دلیل نیاز به تکنولوژیهای پیشرفته و فرایندهای پیچیده، هزینههای بالایی دارد که ممکن است برای بسیاری از بیماران قابل دسترس نباشد. از طرفی گرچه نتایج اولیه در برخی مطالعات امیدوارکننده بوده است، اما هنوز نتایج بلندمدت و اثربخشی این روش به طور کامل تأیید نشده است و نکته آخر، مانند هر روش درمانی دیگر، سلول درمانی نیز ممکن است با خطرات و عوارض جانبی همراه باشد که نیاز به بررسیهای دقیق دارد.
در نتیجه سلول درمانی به عنوان یک روش نوین و امیدبخش برای درمان آرتروز پسوریازیس مطرح است و میتواند به کاهش التهاب و ترمیم بافتهای آسیبدیده کمک کند. با این حال، هنوز تحقیقات بیشتری برای تأیید اثربخشی و ایمنی این روش در درازمدت لازم است.
با توجه به چالشهای فعلی در مدیریت آرتروز پسوریازیس، سلول درمانی میتواند به عنوان یک گزینه جدید و مؤثر در آینده نزدیک مورد توجه قرار گیرد. همکاری با پزشکان متخصص و پیگیری منظم درمانها میتواند به بیماران کمک کند تا از این روشهای نوین بهرهمند شوند و کیفیت زندگی بهتری داشته باشند.

عوارض سلولدرمانی
یکی از خطرات اصلی مرتبط با سلول درمانی، خطر عفونت است که در محل تزریق سلولهای بنیادی رخ می دهد یا در مواردی که سلولها از بدن بیمار استخراج میشوند، احتمال عفونت وجود دارد. برخی بیماران ممکن است واکنشهای ایمنی به سلولهای تزریق شده نشان دهند، به خصوص اگر سلولها از یک اهداکننده استخراج شده باشند، این واکنشها میتوانند شامل تب، التهاب، درد در محل تزریق، و علائم دیگر باشند.
اگرچه بسیار نادر است، اما یکی از نگرانیهای بالقوه درباره سلولدرمانی استفاده از سلولهای بنیادی است که ممکن است بهطور غیرقابل کنترل تکثیر یابند و به تشکیل تومور یا تودههای غیرطبیعی منجر شوند. این خطر به خصوص زمانی افزایش مییابد که سلولها به درستی پردازش نشده یا بهطور نامناسب کشت داده شوند.
در برخی موارد، تزریق سلولهای بنیادی میتواند به جای کاهش التهاب، باعث تشدید آن شود. این اتفاق ممکن است به دلیل واکنش سیستم ایمنی بدن یا به دلیل کیفیت پایین سلولهای تزریقشده رخ دهد. بیماران باید به دقت تحت نظر قرار گیرند تا در صورت بروز چنین واکنشی، درمانهای مناسبی انجام شود.
استخراج سلولهای بنیادی از مغز استخوان، خون محیطی، یا بافت چربی میتواند با عوارضی همراه باشد. این عوارض ممکن است شامل درد، خونریزی، کبودی، و در موارد نادر، آسیب به بافتهای اطراف محل استخراج باشد. در صورت استفاده از بیهوشی برای انجام این فرایند، خطرات مربوط به بیهوشی نیز باید مورد توجه قرار گیرد.
زندگی با آرتروز پسوریازیس
زندگی با آرتروز پسوریازیس میتواند چالشبرانگیز باشد، اما با راهکارهای مناسب میتوان علائم را کنترل کرد و کیفیت زندگی را بهبود بخشید. مدیریت روزانه این بیماری شامل موارد زیر است:
| راهکار مدیریت بیماری | جزئیات |
|---|---|
| مراجعه منظم به پزشک | ویزیت مرتب روماتولوژیست، پیگیری منظم درمانها، کنترل پیشرفت بیماری |
| رژیم غذایی مناسب | مصرف میوهها و سبزیجات، ماهیهای چرب، روغنهای گیاهی، غذاهای ضد التهابی |
| فعالیت فیزیکی | پیادهروی منظم، شنا، یوگا، ورزشهای سبک |
| مدیریت استرس | مدیتیشن، تمرینات تنفس عمیق، تکنیکهای آرامسازی |
تاثیر تغذیه و سبک زندگی بر آرتروز پسوریازیس
تغذیه و سبک زندگی نقش مهمی در مدیریت آرتروز پسوریازیس دارد. مصرف غذاهای سرشار از آنتیاکسیدانها، فیبر و اسیدهای چرب امگا-3 میتواند به کاهش التهاب کمک کند. همچنین، مصرف کمتر غذاهای فرآوری شده و قندهای افزوده نیز میتواند مفید باشد. علاوه بر این، ورزش منظم و حفظ وزن مناسب میتواند به کاهش فشار روی مفاصل و کاهش علائم بیماری کمک کند.
تاثیر روانشناسی بر مدیریت بیماری
تاثیرات روانشناختی آرتروز پسوریازیس نباید نادیده گرفته شود. زندگی با یک بیماری مزمن میتواند فشار روانی زیادی را به همراه داشته باشد. افراد مبتلا به این بیماری ممکن است با چالشهای روانی مانند افسردگی و اضطراب روبرو شوند. از این رو، پشتیبانی روانی و اجتماعی از جمله شرکت در گروههای حمایتی و مشاورههای روانشناسی میتواند در بهبود وضعیت روانی بیماران مؤثر باشد.
سوالات رایج
علت اصلی آرتریت پسوریاتیک چیست؟
دلیل مشخصی ندارد اما به نظر میرسد ترکیبی از عوامل ژنتیکی، ایمنی و محیطی در بروز این بیماری نقش دارند.
آرتریت پسوریاتیک از چه سنی شروع می شود؟
بیشترین بروز آن در بین افراد بزرگسال در محدوده سنی 30 تا 50 سال است و در کودکان معمولا در سنین بین 7 تا 13 سال ظاهر میشود.
آیا آرتروز پسوریازیس قابل درمان است؟
آرتروز پسوریازیس یک بیماری مزمن است و درمان قطعی ندارد، اما میتوان با درمانهای مناسب و مدیریت سبک زندگی علائم را کنترل کرد.
چه کسانی بیشتر در معرض خطر هستند؟
افراد مبتلا به پسوریازیس پوستی، افرادی که سابقه خانوادگی این بیماری را دارند و همچنین کسانی که بین سنین ۳۰ تا ۵۰ سال هستند، بیشتر در معرض ابتلا قرار دارند.