لوپوس، بیماری خودایمنی ناشناخته و چالشهای مدیریت آن
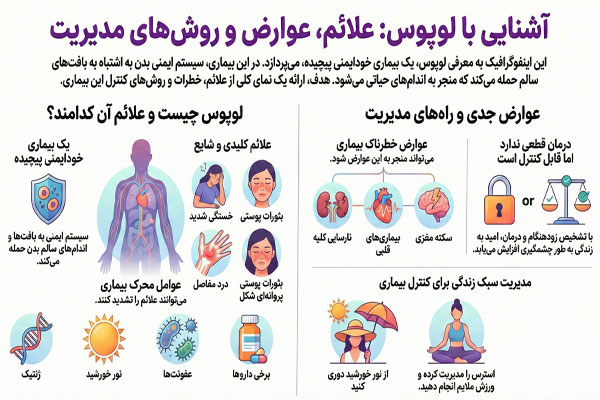
لوپوس یک بیماری خودایمنی پیچیده است که سیستم ایمنی بدن بهجای محافظت از بدن، به بافتها و اندامهای سالم حمله میکند. در نتیجه این حملات، التهاب و آسیبهای جدی به ارگانهای حیاتی مانند کلیهها، قلب، مفاصل، پوست و حتی سیستم عصبی وارد میشود. این بیماری که بیشتر در زنان جوان بروز میکند، ناشی از تعاملات ژنتیکی و محیطی است و درمان قطعی ندارد. با این حال، روشهای متعددی برای کنترل و مدیریت علائم آن وجود دارد که میتواند کیفیت زندگی بیماران را بهبود بخشد.
فهرست محتوا
لوپوس: یک بیماری خودایمنی چندوجهی
یک بیماری خودایمنی مزمن است که در آن سیستم ایمنی بدن به اشتباه به بافتهای سالم حمله میکند و باعث التهاب و آسیب به اندامهای مختلف میشود. این بیماری انواع مختلفی دارد، اما لوپوس اریتماتوس سیستمیک (SLE) شایعترین نوع آن است که بر بخشهای مختلف بدن از جمله پوست، مفاصل، کلیهها، قلب، ریهها و مغز تأثیر میگذارد.
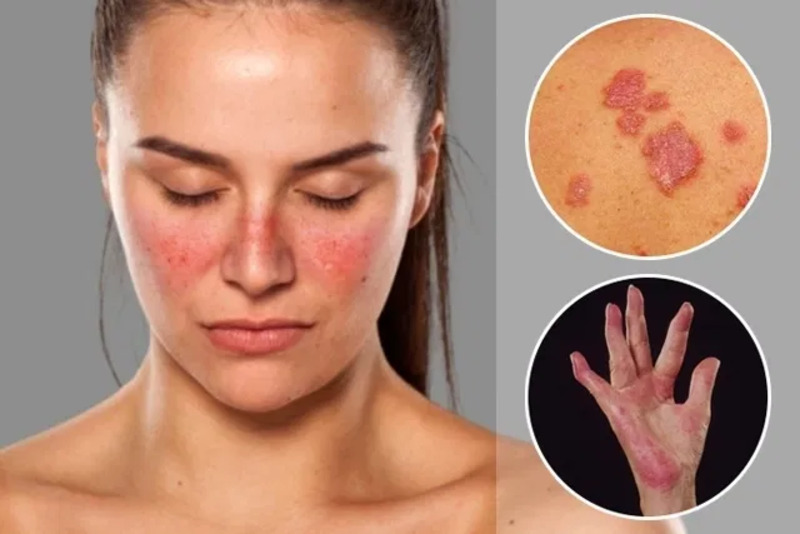
علت دقیق بروز لوپوس هنوز مشخص نیست، اما عواملی مانند ژنتیک، محیط زیست و هورمونها ممکن است در ابتلا به این بیماری نقش داشته باشند. از جمله علائم آن میتوان به خستگی شدید، تبهای بیدلیل، درد و تورم مفاصل، راشهای پوستی بهویژه در ناحیه صورت (راش پروانهای)، درد قفسه سینه، تنگی نفس و مشکلات کلیوی اشاره کرد.
تشخیص این بیماری به دلیل تنوع علائم و شباهت آنها به بیماریهای دیگر، چالشبرانگیز است و پزشکان از آزمایشهای خون، آزمایشهای ادرار و ارزیابی علائم بالینی استفاده میکنند.
آیا بیماری لوپوس خطرناک است؟
بیماری لوپوس اریتماتوز سیستمیک (SLE) به عنوان یک بیماری خود ایمنی مزمن، پتانسیل ایجاد خطر جدی برای سلامت بیمار را دارد. ماهیت خطرناک لوپوس ناشی از التهاب سیستمیکی است که به بافت ها و ارگان های حیاتی، از جمله کلیه ها، قلب، ریه ها و مغز حمله می کند. نفریت لوپوسی (درگیری کلیه) یکی از شایع ترین و خطرناک ترین عوارض آن است که در صورت عدم درمان به هنگام، می تواند منجر به نارسایی کامل کلیه شود.
با این حال، بسیاری از بیماران لوپوس خفیف دارند.پیشرفت های شگرف در علم پزشکی و روماتولوژی، چشم انداز این بیماری را متحول کرده است. در دهه های گذشته، لوپوس به شدت شاخص امید به زندگی بیماران را تحت تأثیر قرار می داد؛ اما امروزه، به لطف تشخیص زودهنگام و معرفی درمان های سرکوب گر سیستم ایمنی نوین، وضعیت کاملاً متفاوت است. بیماران لوپوسی که به صورت منظم تحت مراقبت و درمان متخصص قرار می گیرند، می توانند انتظار داشته باشند شاخص امید به زندگی شان به طور چشم گیری به افراد عادی نزدیک شود. بنابراین، گرچه لوپوس جدی است، با مدیریت درست، خطرات آن تا حد زیادی کنترل پذیر است.
عوامل خطر و دلایل احتمالی
در حالی که علت دقیق این بیماری هنوز کاملاً مشخص نشده است، ترکیبی از عوامل ژنتیکی و محیطی بهعنوان محرکهای این بیماری شناسایی شدهاند. لوپوس در افراد دارای سابقه خانوادگی بیماریهای خودایمنی، بیشتر مشاهده میشود و به نظر میرسد که عواملی مانند قرار گرفتن در معرض نور خورشید، هورمون ها، استفاده برخی داروها و عفونت های ویروسی میتوانند باعث تشدید علائم شوند.
مطلب مرتبط: سلول درمانی زانو
علائم آن
علائم این بیماری ممکن است به مرور زمان ظاهر شده و سپس ناپدید شوند یا بهطور ناگهانی و با شدت بالا بروز کنند. این علائم به نوع لوپوس و اندامهایی که تحت تأثیر قرار گرفتهاند بستگی دارد.
خستگی بیش از حد و عدم توانایی انجام فعالیتهای روزمره، التهاب مفاصل (آرتریت) بهویژه در دستها، مچها و زانوها، بثورات و لکههای پوستی، بهویژه در ناحیه صورت (بهصورت پروانهای) از مشخصترین علائم هستند.
ریزش مو یا نازک شدن موها، مشکلات قلبی-عروقی و التهاب کلیهها یا نفریت لوپوسی که یکی از جدیترین علائم این عارضه است و میتواند منجر به نارسایی کلیه شود، البته این علائم میتوانند بسته به شدت و نوع بیماری متفاوت باشند.
تشخیص لوپوس و روشهای موجود
تشخیص نیز میتواند یک فرآیند طولانی و پیچیده باشد، زیرا هیچ آزمایش واحدی برای شناسایی این بیماری وجود ندارد. پزشکان اغلب از ترکیبی از آزمایشها و بررسی علائم برای تشخیص این بیماری استفاده میکنند.
آزمایش آنتیبادیهای ضد هسته (ANA) که با این آزمایش پزشکان متوجه می شوند که آیا سیستم ایمنی بدن به سلولهای خود حمله میکند یا خیر.
آزمایش خون و ادرار که میزان التهاب و عملکرد کلیهها و سایر ارگانها را بررسی می کند.
در مواردی هم که کلیهها درگیر هستند، انجام بیوپسی(نمونه برداری) برای تعیین شدت آسیب و نوع درمان لازم است.
این مطلب را نیز بخوانید: سلول درمانی دیسک کمر
درمان و مدیریت آن
هرچند درمان قطعی وجود ندارد، اما میتوان برای کنترل التهاب و جلوگیری از آسیب به ارگانهای دیگر از روشهای مختلف مدیریت، استفاده کرد.
درمان آن بستگی به شدت بیماری و ناحیههای آسیبدیده دارد. از داروهایی مانند داروهای ضد التهابی غیراستروئیدی (NSAIDs)، کورتیکواستروئیدها و داروهای سرکوبکننده سیستم ایمنی برای کنترل علائم و جلوگیری از آسیب بیشتر به اندامها استفاده میشود. همچنین، بیماران باید به دقت تحت نظر پزشک خود باشند تا از تشدید بیماری جلوگیری کنند.

سبک زندگی مناسب برای بیماران مبتلا
زندگی با لوپوس چالشهای خاص خود را دارد، اما با تغییراتی در سبک زندگی میتوان علائم را بهتر کنترل کرد و از تشدید بیماری جلوگیری نمود.
ورزشهای ملایم مانند پیادهروی یا یوگا میتوانند به کاهش خستگی و تقویت سیستم ایمنی کمک کنند.
استفاده از کرمهای ضدآفتاب با SPF بالا و پوشیدن لباسهای محافظ در هنگام قرار گرفتن در معرض نور خورشید ضروری است.
استرس نیز میتواند علائم را تشدید کند، بنابراین یادگیری تکنیکهای آرامشبخش مانند مدیتیشن یا تنفس عمیق میتواند مفید باشد.
اما نکته مهم این است که اگر لوپوس به درستی درمان نشود، میتواند عوارض جدی مانند نارسایی کلیوی، بیماریهای قلبی، سکته مغزی و افزایش خطر ابتلا به عفونت را به دنبال داشته باشد.
عوارض آن
این بیماری میتواند طیف گستردهای از عوارض جدی را به دنبال داشته باشد که بسیاری از سیستمهای بدن را تحت تأثیر قرار میدهد. کلیهها یکی از اندامهایی هستند که به شدت در معرض خطر قرار دارند. عارضه “نفرایتیس لوپوسی” میتواند منجر به نارسایی کلیه شود و در موارد حاد، بیمار نیازمند دیالیز یا پیوند کلیه خواهد بود. قلب و عروق نیز از این بیماری مصون نیستند.
همچنین میتواند باعث التهاب پردههای قلب (پریکاردیت) یا سختشدن عروق (آترواسکلروز) شود که خطر سکته قلبی و مغزی را افزایش میدهد. ریهها نیز در معرض عوارضی چون پلوریت (التهاب پرده ریهها) و ذاتالریه قرار دارند. در کنار اینها، مفاصل نیز از التهاب و درد ناشی از لوپوس رنج میبرند و بیماران اغلب با درد و تورم در مفاصل دست، زانو و سایر بخشهای بدن مواجه میشوند.
عوارض پوستی که شامل بثورات پروانهای شکل بر روی صورت و ریزش مو میباشد. سیستم عصبی نیز تحت تأثیر این بیماری قرار گرفته و ممکن است منجر به مشکلات شناختی، سردردهای مزمن، یا حتی تشنج شود. مشکلات خونی مانند کمخونی و افزایش خطر لخته شدن خون نیز در بیماران مبتلا دیده میشود.
این مطلب را نیز بخوانید: سلول درمانی شانه و گردن
درمانهای جدید برای لوپوس به سرعت در حال پیشرفت هستند و هدف آنها بهبود کیفیت زندگی بیماران و کنترل بهتر بیماری است. در حال حاضر، یکی از رویکردهای جدید در درمان، استفاده از بیولوژیکها است. بیولوژیکها داروهایی هستند که مستقیماً روی اجزای خاصی از سیستم ایمنی بدن اثر میگذارند و با مهار التهاب و کاهش فعالیت سیستم ایمنی، علائم لوپوس را کنترل میکنند.
علاوه بر این، داروهای مهارکننده JAK بهعنوان یک رویکرد نوین در درمان لوپوس در حال مطالعه هستند. این داروها میتوانند مسیرهای التهابی مرتبط با بیماری را مهار کنند و باعث کاهش فعالیت سیستم ایمنی شوند. تحقیقات درباره این دسته از داروها هنوز در مراحل اولیه است، اما نتایج اولیه نشان میدهند که میتوانند به کنترل این بیماری کمک کنند.
از دیگر حوزههای تحقیقاتی مهم، استفاده از درمان های سلولی و ژنتیکی است. این رویکردها با تمرکز بر بازسازی و اصلاح سلولهای آسیبدیده سیستم ایمنی، در تلاش هستند تا راههای جدیدی برای درمان لوپوس فراهم کنند. هرچند این روشها هنوز در مراحل آزمایشی هستند، اما امیدواریهای زیادی برای آینده درمان لوپوس ایجاد کردهاند.
در نهایت، رویکردهای جدید در درمان لوپوس با تمرکز بر شخصیسازی درمان، یعنی تطبیق درمان با ویژگیهای فردی بیمار، میتواند به بهبود مدیریت این بیماری کمک کند و عوارض ناشی از درمانهای عمومی را کاهش دهد.
پیشگیری از لوپوس
از آنجا که ترکیبی از عوامل ژنتیکی و محیطی در بروز این بیماری نقش دارند، نمیتوان بهطور قطعی از ابتلا به آن پیشگیری کرد. با این حال، میتوان اقداماتی انجام داد که احتمال تشدید علائم یا عود بیماری را کاهش دهد.
محافظت از پوست، استفاده از کرمهای ضدآفتاب و اجتناب از قرار گرفتن در معرض نور مستقیم خورشید میتواند به جلوگیری از تحریک علائم پوستی و تشدید بیماری کمک کند.
استرس میتواند سیستم ایمنی بدن را تحت تأثیر قرار دهد و علائم لوپوس را تشدید کند بنابراین استفاده از تکنیکهای مدیریت استرس مانند مدیتیشن، یوگا یا تمرینات تنفسی میتواند به کاهش شدت علائم کمک کند.
همچنین داشتن یک سبک زندگی سالم شامل تغذیه مناسب، ورزش منظم و اجتناب از سیگار و الکل میتواند به تقویت سیستم ایمنی و کاهش التهابات کمک کند.

آیا لوپوس با بیماری دیگری ارتباط دارد؟
بله، میتواند با چندین بیماری بهویژه سایر بیماریهای خودایمنی دیگر، مرتبط باشد. در بیماریهای خودایمنی، سیستم ایمنی به اشتباه به بافتهای بدن حمله میکند، و از آنجایی که لوپوس هم یک بیماری خودایمنی است، افرادی که به آن مبتلا هستند، بیشتر در معرض خطر ابتلا به سایر بیماریهای خودایمنی قرار دارند. به عنوان مثال، لوپوس میتواند با بیماریهایی مانند آرتریت روماتوئید، سندرم شوگرن، اسکلرودرمی و بیماریهای تیروئیدی خودایمنی مانند تیروئیدیت هاشیموتو همزمان رخ دهد.
همچنین، ممکن است با شرایط دیگری نظیر سندرم آنتیفسفولیپید مرتبط باشد. این سندرم باعث لخته شدن خون در رگها میشود و میتواند منجر به مشکلاتی مانند سکته مغزی، سقط مکرر جنین و ترومبوز وریدی عمقی شود. ارتباط بین این بیماریها به این دلیل است که همگی شامل اختلال در عملکرد سیستم ایمنی بدن میشوند.
سوالات متداول
آیا لوپوس یک بیماری ارثی است؟
عوامل ژنتیکی در بروز ین بیماری نقش دارند، اما بیماری بهطور مستقیم ارثی نیست.
آیا لوپوس میتواند بارداری را تحت تأثیر قرار دهد؟
بله میتواند بارداری را تحت تأثیر قرار دهد و باعث افزایش خطر زایمان زودرس، رشد ناکافی جنین و افزایش خطر سقط جنین شود.
آیا لوپوس درمان قطعی دارد؟
در حال حاضر، درمان قطعی وجود ندارد و درمانهای موجود بیشتر بر کنترل علائم، کاهش التهاب و جلوگیری از آسیب به اندامها متمرکز هستند.
بهترین رژیم برای لوپوس چیست؟
غذاهای غنی از اسیدهای چرب امگا-3، مصرف میوهها و سبزیجات تازه، کاهش مصرف غذاهای فرآوری شده و سرشار از چربیهای اشباع، مصرف کافی کلسیم و ویتامین D، محدود کردن مصرف نمک و قند و هیدراتاسیون مناسب.
آیا قهوه برای لوپوس مضر است؟
در این مورد پاسخ قطعی و واحدی وجود ندارد، برخی تحقیقات نشان می دهد که کافئین موجود در قهوه میتواند باعث افزایش فشار خون، تحریک معده، اختلال در خواب و التهاب شود که ممکن است در برخی افراد مبتلا، علائم را تشدید کند. اما برخی مطالعات نشان میدهد قهوه حاوی آنتیاکسیدانهایی است که میتواند به مبارزه با رادیکالهای آزاد و کاهش التهاب کمک کند.



