تکنولوژیهای نوین ترمیم استخوان به زبان ساده؛ از سلول بنیادی تا روشهای پیشرفته
شکستگی استخوان یکی از آسیبهای شایع در بدن است که ممکن است برای هر فردی رخ دهد. در گذشته، افراد از روشهای درمانی سنتی مثل گچ گرفتن یا جراحی برای ترمیم استخوان استفاده میکردند، اما حالا با پیشرفت تکنولوژی و معرفی سلولهای بنیادی و میدانهای مغناطیسی، ترمیم و جوش خوردن استخوانها به سرعت انجام میشود.
✅تایید شده توسط دکتر کامرانی
فهرست محتوا
چرا شکستگی استخوان یک مشکل جدی است؟
شکستگی استخوان یک مشکل جدی است و میتواند توانایی حرکت را محدود کند. این امر ممکن است درد شدید ایجاد کند و در مواردی باعث آسیب به اندامهای داخلی یا عفونت شود.
اگر شکستگی استخوان به درستی درمان نشود، در طولانیمدت، باعث کاهش عملکرد یا تغییر شکل استخوان میشود. علاوه بر آن، احتمال بروز عوارضی مانند عفونت، آسیب به عروق خونی یا اعصاب و حتی لخته شدن خون وجود دارد. این مشکلات روی روند بهبود تاثیر میگذارند و زندگی روزمره فرد را مختل خواهد کرد.
این علائم ممکن است در سالمندان و یا افرادی که به پوکی استخوان متبلا هستند، شدیدتر باشد.
Despite advancements in internal bone fixation techniques, including titanium plates, factors such as insufficient vascularization and significant loss of bone or soft tissue can hinder effective bone regeneration. Consequently, the demand for bone substitutes and growth stimulators has risen sharply. Currently, a diverse array of bone graft substitutes is available, classified into six primary categories based on material composition and processing methods
با وجود پیشرفتهای قابل توجه در تکنیکهای ترمیم استخوان، مانند صفحات تیتانیومی، عواملی مانند خونرسانی ضعیف و از دست دادن قابل توجه استخوان یا بافت نرم میتوانند روند بازسازی مؤثر استخوان را مختل کنند. در نتیجه، تقاضا برای جایگزینهای استخوانی و محرکهای رشد به طور چشمگیری افزایش یافته است. در حال حاضر، طیف گستردهای از جایگزینهای پیوند استخوان در دسترس هستند که بر اساس ترکیب مواد و روشهای پردازش به شش دسته اصلی طبقهبندی میشوند.
در هر صورت، با پیشرفت تکنولوژی، درمان بیماریهای مختلف آسانتر شده است. در ادامه به برخی از این روشهای جدید میپردازیم.
چگونه از آسیبهای ارتوپدی جلوگیری کنیم؟ + نکاتی برای حفظ سلامت استخوانها و مفاصل
انقلاب تکنولوژی
پیشرفت تکنولوژی یکی از مهمترین چیزی است که امروزه شاهد آن هستیم. این امر میتواند روی آینده بسیاری از صنعتها تاثیر مثبت بگذارد. امروزه انقلاب تکنولوژی در بسیاری از حوزهها از جمله پزشکی، اینترنت اشیا، سلامت، امنیت سایبری، رباتیک و… دیده میشود. سلول بنیادی و میدانهای مغناطیسی دو زمینه کلیدی هستند که انقلابی در آینده به پا خواهند کرد.
اکنون علم به سرعت در حال نزدیک شدن به مرزهایی است که زمانی تنها در داستانهای علمی-تخیلی وجود داشتند و میتوان به آسانی عامل بیماریهای غیرقابلدرمان را شناسایی و درمان کرد.
همکاری انسان و رباتها برای ارتقای تکنولوژیهای ارتوپدی

سلولهای بنیادی
سلولهای بنیادی به سلولهای اولیهای میگویند که میتوانند به هر نوع سلول بدنی تبدیل شوند و در درمان دیابت، پارکینسون و حتی آسیبهای نخاعی و بازسازی بافتها و اندامها مفید واقع شوند. این یک تکنولوژی جدید است و منجر به افزایش امید پزشکان به آینده شده است. اگر بتوانیم بیماریهای ژنتیکی یا اندامهای آسیب دیده را بازسازی کنیم، چقدر خوب میشود! سلولهای بنیادی همین کار را انجام خواهند داد.
کاربردهای سلول درمانی در ستون فقرات
میدانهای مغناطیسی
میدانهای مغناطیسی مانند سلولهای بنیادی، درهای علم و فناوری را گشوده است و در درمان افسردگی و بیماریهای عصبی و… کاربرد دارد. این تکنولوژی همچنین در دستگاههای پیشرفته تصویربرداری پزشکی (مانند MRI) استفاده میشود.
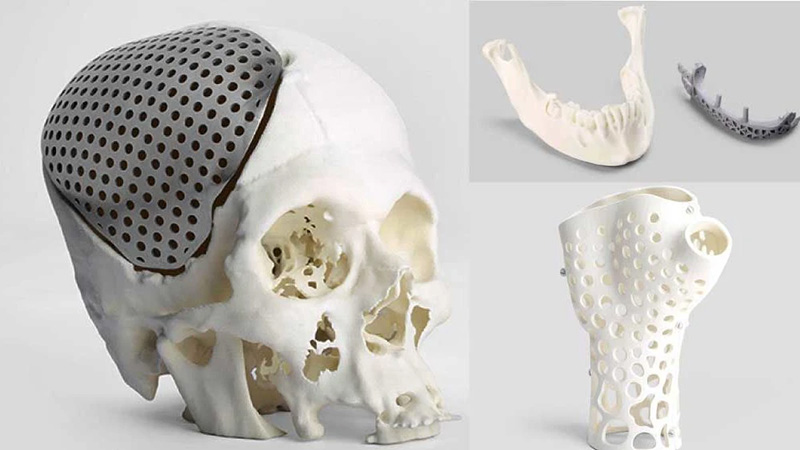
چاپ سه بعدی استخوان
چاپ سهبعدی استخوان یکی از نوآوریهای شگفتانگیز در پزشکی است که امکان بازسازی و جایگزینی بخشهای آسیبدیده بدن را فراهم کرده است. در این فناوری از مواد زیستسازگار (مانند سرامیکهای زیستی و پلیمرها) استفاده میشود و باعث میشود که با طراحی دقیق، استخوانهای مصنوعی تولید شده، با بدن انسان سازگار باشند.
این تکنولوژی باعث میشود که نیاز به پیوند استخوان از بدن بیمار کاهش یابد. همچنین، افزایش سرعت بهبود و کاهش خطر عفونت و امکان شخصیسازی کامل بر اساس ساختار بدن هر فرد وجود دارد. چاپ سه بعدی استخوان در حیطههای مختلفی کاربرد دارد که از جمله آنها میتوانیم به موارد پایین اشاره کنیم:
| کاربرد | توضیحات |
|---|---|
| جراحیهای ارتوپدی | جایگزینی استخوانهای آسیبدیده یا شکسته برای بازسازی ساختار بدن. |
| درمان سرطان | بازسازی استخوانهای تخریبشده توسط تومورها و جلوگیری از آسیب بیشتر. |
| دندانپزشکی | ساخت ایمپلنتهای دندانی با دقت بالا برای جایگزینی دندانهای از دست رفته. |
| بازسازی استخوانهای پیچیده | بازسازی بخشهای پیچیده مانند جمجمه یا ستون فقرات با طراحی دقیق و شخصیسازیشده. |
پیشرفتها در تکنیکهای جراحی دست و بازو
سایر تکنولوژیهای پیشرفته
فناوریهای نوین مانند نانوتکنولوژی، بیونیک، و ویرایش ژن (CRISPR) امکان تشخیص دقیقتر، درمان سریعتر، و بازسازی اعضای بدن را فراهم کردهاند. علاوه بر این موارد، واقعیت مجازی (VR) و رباتهای جراحی نیز جراحیهای پیچیده را آسانتر و ایمنتر کردهاند.

بهترین متخصص جراحی زیبایی ارتوپدی، راهنمای جامع عمل و مراقبتهای پس از آن
این تکنولوژیها در بخشهای خاصی استفاده میشوند، از جمله این موارد میتوانیم به کاربردهای پایین اشاره کنیم:
| فناوری | کاربرد |
|---|---|
| نانوتکنولوژی | طراحی مواد در مقیاس نانومتری برای پزشکی، صنعت، و انرژی. |
| بیونیک و اندامهای مصنوعی | بازگرداندن تواناییهای حرکتی با استفاده از اندامهای مصنوعی پیشرفته. |
| فناوری CRISPR | اصلاح ژنهای معیوب و درمان بیماریهای ژنتیکی. |
| تولید اندامهای مصنوعی | رشد اندامهای انسانی در آزمایشگاه برای کاهش نیاز به پیوند اعضا. |
| هوش مصنوعی در پزشکی | تشخیص دقیقتر بیماریها و طراحی داروهای جدید. |
| واقعیت مجازی (VR) | درمان اضطراب و PTSD و آموزش جراحان. |
| رباتهای جراحی | انجام جراحیهای دقیق و کمتهاجمی با کنترل از راه دور. |
| فناوریهای زیستی برای غذا | تولید گوشت مصنوعی و کشاورزی عمودی برای مقابله با بحرانهای غذایی. |

روند بهبودی و توانبخشی پس از جراحی شانه
مزایای تکنولوژیهای نوین در ترمیم استخوان
فناوریهای نوین در ترمیم استخوان نقش موثری دارند و توانستهاند تاکنون زندگی میلیونها نفر را بهبود ببخشند. از شخصی سازی نوع درمان گرفته تا کاهش زمان بهبود و خطر عفونت همگی از جمله مزیتهایی هستند که فناوریهای جدید در ترمیم استخوان به ارمغان آوردهاند. در ادامه، بیشتر درباره این تکنولوژیها و مزایای آنها توضیح دادیم:
- شخصیسازی درمان: اکنون دیگر پروتزها و ایمپلنتهای استخوانی مطابق با ساختار بدن بیمار طراحی می شوند.
- کاهش زمان بهبود: با وجود بیومواد پیشرفته و چاپ زیستی، فرایند ترمیم استخوان سریعتر انجام میشود.
- کاهش خطر عفونت: با پیشرفت تکنولوژی و استفاده از مواد زیستسازگار در ایمپلنتها، شاهد عفونت کمتری پس از جراحی هستیم.
- ترمیم استخوانهای پیچیده: در حال حاضر، امکان بازسازی استخوانهای پیچیده مانند جمجمه یا ستون فقرات فراهم شده است.
- کاهش نیاز به پیوند استخوان: با وجود استخوانهای مصنوعی در آزمایشگاهها دیگر نیازی به برداشت استخوان از بدن بیمار کاهش یافته است.
- افزایش دوام و استحکام: ایمپلنتهای جدید، مقاومت بالایی دارند و در طولانیمدت، عملکرد بهتری از خود نشان خواهند داد.
- کاهش هزینههای درمانی در بلندمدت: با تمام این پیشرفتها، بیماران زودتر بهبود پیدا میکنند و میزان هزینههای درمانی کاهش پیدا خواهد کرد.
- امکان درمان موارد خاص و نادر: پزشکان قادرند برای بیماریهای خاص و پیچیده راهحل درمانی ارائه دهند.
این پیشرفتها نشان از آیندهای روشن در علم پزشکی دارند و امید تازهای برای بیماران با مشکلات استخوانی فراهم کردهاند.
پنجه طلا و پرفسور ستون فقرات کیست؟
موارد استفاده
روشهای نوین ترمیم استخوان برای طیف گستردهای از بیماران اعم از افراد با شکستگیهای پیچیده، افراد با نقص مادرزادی، ورزشکاران حرفهای، سالمندان و… قابل استفاده است. در ادامه، اطلاعات بیشتری از این روشها ارائه کردیم:
| گروه افراد | نیاز به روشهای نوین |
|---|---|
| افراد با شکستگیهای پیچیده | بازسازی دقیق و سریع استخوانهای آسیبدیده. |
| بیماران با بیماریهای استخوانی | ترمیم بافتهای آسیبدیده به دلیل پوکی استخوان یا سرطان. |
| افراد با نقص مادرزادی | بازسازی و اصلاح ساختار استخوانهای ناقص. |
| ورزشکاران حرفهای | بازگشت سریع به فعالیت با ترمیم دقیق آسیبها. |
| سالمندان | تقویت و ترمیم استخوانهای ضعیفشده با افزایش سن. |
| بیماران پس از جراحیهای تهاجمی | بازسازی استخوانهای از دسترفته یا آسیبدیده پس از جراحی. |
هزینه سلول بنیادی زانو چقدر است ؟

هزینه درمانی
هزینه درمان با این روشها به عوامل مختلفی بستگی دارد و میتواند متغیر باشد. برای اطلاع دقیق از هزینهها، باید با مراکز درمانی یا پزشک متخصص مشورت کنید. سعی کنید برای درمان از بیمه درمانی استفاده کنید تا هزینهها کمتر شود. در زیر عوامل مؤثر بر هزینه درمان آورده شده است:
| عامل مؤثر | توضیحات |
|---|---|
| نوع آسیب یا بیماری | شدت شکستگی، نقص استخوان یا بیماری (مانند سرطان یا پوکی استخوان) تأثیر زیادی دارد. |
| تکنولوژی مورد استفاده | استفاده از فناوریهایی مانند چاپ سهبعدی، بیومواد پیشرفته یا ایمپلنتهای خاص میتواند هزینه را افزایش دهد. |
| محل درمان | هزینهها در مراکز درمانی پیشرفته یا کشورهای مختلف متفاوت است. |
| تخصص پزشک | پزشکان متخصص و باتجربه معمولاً هزینه بیشتری دریافت میکنند. |
| نیاز به جراحی یا پیوند استخوان | اگر جراحی یا پیوند استخوان نیاز باشد، هزینه به میزان قابل توجهی افزایش مییابد. |
| بیمه درمانی | پوشش بیمه میتواند بخش زیادی از هزینهها را کاهش دهد. |
برای درمانهای ساده مانند شکستگیهای کوچکتر، حدودا 5 تا 20 میلیون تومان هزینه در نظر داشته باشید. این در حالی است که درمانهای پیچیدهتر (مانند بازسازی بافت یا ایمپلنتهای پیشرفته) تقریبا 50 تا 150 میلیون تومان هزینه خواهند داشت.
البته اگر به درمانهای فوقپیشرفته (با فناوریهای نوین و سفارشیسازی) نیاز دارید، باید بیش از 200 میلیون تومان بودجه در اختیار داشته باشید.
بهترین جراح زانو در تهران چه ویژگی دارد؟
سوالات متداول
چطور از سلولهای بنیادی برای درمان استفاده میشه؟ ?
در این روش، سلولهای بنیادی از بدن خود فرد یا یک اهداکننده جمعآوری میشن و بعد به ناحیه آسیبدیده تزریق میشن تا به ترمیم استخوان کمک کنن.
روشهای پیشرفته دیگهای هم هست؟ ?
بله! از جمله روشهای پیشرفته میشه به چاپ سهبعدی استخوان، بیومواد و ایمپلنتهای خاص اشاره کرد که به طور دقیق به شکل و نیاز استخوان آسیبدیده طراحی میشن.
چقدر طول میکشه تا نتیجه بگیرم؟ ⏳
زمان بهبودی بستگی به نوع درمان و شرایط فرد داره. بعضی افراد ممکنه سریعتر بهبود پیدا کنن و بعضی دیگه نیاز به زمان بیشتری داشته باشن.
این درمانها چقدر هزینه دارن؟ ?
هزینهها متفاوت هست و بستگی به نوع درمان و مرکز درمانی داره. بهتره با پزشک مشورت کنی تا اطلاعات دقیقتری بگیری.
آیا بیمه این درمانها رو پوشش میده؟ ?
بعضی از بیمهها ممکنه بخشی از هزینهها رو پوشش بدن، اما بهتره قبل از شروع درمان با بیمهات چک کنی.
چطور میتونم برای این درمانها اقدام کنم؟ ?
اول باید با یک پزشک متخصص مشورت کنی تا شرایطت رو بررسی کنه و بهترین گزینه رو بهت معرفی کنه.